The final launch of the Allmultimedia.org will take place on February 27, 2026
(shortly after the 2026 Winter Olympics).
Karcinom plic
Z Multimediaexpo.cz
Karcinom plic, obecně známý jako rakovina plic, je onemocnění, při kterém nekontrolovaně rostou buňky v plicních tkáních. Tento růst může vést k metastázi, což je invaze do přilehlé tkáně a infiltraci mimo plíce. Převážná většina rakoviny plic jsou karcinomy plic, odvozených z buněk epitelové tkáně. Rakovina plic je nejběžnější příčina rakoviny, vedoucí ke smrti u mužů. Celosvětově je zodpovědná za smrt 1,3 milionů mužů a také žen ročně.[1] Nejběžnějšími příznaky jsou dechová nedostatečnost, kašel (včetně vykašlávání krve) a ztráty váhy.[2]
Hlavními typy karcinomu plic jsou nemalobuněčný typ a malobuněčný typ[3]. Toto rozlišení je důležité, protože léčba je u každého jiná; nemalobuněčný plicní karcinom (NSCLC) se někdy léčí chirurgicky, zatímco malobuněčný plicní karcinom (SCLC) má obvykle lepší odezvu na léčbu chemoterapií a ozařováním.[4] Nejběžnější příčinou rozvinutí karcinomu plic je dlouhodobé vystavení kouření tabáku.[5] Výskyt karcinomu plic u nekuřáků, kterých je až 15% všech případů karcinomu plic[6], je často přisuzována ke kombinaci genetických faktorů,[7][8] radonového plynu,[9] azbestu,[10] a znečištění vzduchu,[11][12][13] včetně pasívního kouření.[14][15]
Karcinom plic může být zobrazen plicním rentgenem a na počítačové tomografii (CT snímek). Dlouhodobě uznávanou diagnostikou je biopsie. Je obvykle prováděna pomocí bronchoskopie nebo biopsií, vedenou pomocí CT. Léčba a prognózy závisí na histologickém typu karcinomu, stupni rozšíření a pacientově výkonu. Možností léčby jsou chirurgie, chemoterapie a radioterapie. S léčbou přežívá pět let 14% pacientů.[2]
Obsah |
Klasifikace
Naprostou většinou karcinomů plic jsou karcinomy maligní, které vyrůstají z epitelových buněk. Existují dva druhy karcinomu plic, kategorizované rozměrem a vzhledem maligních buněk zobrazených při histologickém vyšetření pod mikroskopem: Procentního zastoupením dosahuje karcinom plic nemalobuněčný (80.4%) a malobuněčný (16.8%).[16] Tato klasifikace, založená na histologických kritériích má důležitou úlohu pro klinický management a prognózy vývoje onemocnění.
| Histologický typ | Frekvence (%) |
|---|---|
| Nemalobuněčný karcinom plic | 80.4 |
| Malobuněčný karcinom plic | 16.8 |
| Karcinoid[17] | 0.8 |
| Sarcoma[18] | 0.1 |
| Nespecifikovaný plicní karcinom | 1.9 |
Nemalobuněčný typ karcinomu plic (NSCLC)
Nemalobuněčné typy karcinomu plic jsou společnou skupinou, protože jejich prognózy a management jsou podobné. Existují tři hlavní podskupiny: SCC karcinom, adenokarcinom a velkobuněčný typ karcinomu plic.
| Histologický podtyp | Frekvence nemalobuněčného typu karcinomu plic (%) | ||
|---|---|---|---|
| Kuřáci | Nikdy nekouřící | ||
| Spinocelulární karcinom plic | 42 | 33 | |
| Adenokarcinom | Adenokarcinom (není-li uvedeno jinak) | 39 | 35 |
| Bronchioloalveolární karcinom | 4 | 10 | |
| Karcinoid | 7 | 16 | |
| Další | 8 | 6 | |
Na přibližně 25% rakoviny plic se podílí[16] SCC karcinom, který obvykle začíná růst uprostřed průdušky. Střed tumoru je většinou tvořen prázdnou dutinou a spojen s nekrózou tkáně. Dobře rozlišitelný SCC karcinom často roste mnohem pomaleji než ostatní typy karcinomů.[4]
Adenokarcinom má na svědomí okolo 40% karcinomu plic.[16] Obvykle vzniká na okraji plicní tkáně. Většina případů vzniku adenokarcinomu je spojena s kouřením. A dále také vzniká i u lidí, kteří nikdy nekouřili ("nikdy nekouřící"). Adenokarcinom je nejběžnějším typem rakoviny plic.[20] Podtyp adenokarcinomu, bronchioloalveolární karcinom je častější u nikdy nekouřících žen a může mít i odlišné odezvy na léčbu.[21]
Malobuněčný typ karcinomu plic (SCLC)
Malobuněčný typ karcinomu plic (SCLC, zvaný také jako "karcinom ovesných buněk") je již méně častý. Má tendenci růst do horních cest dýchacích (primární a sekundární průduška) a roste rychle a do velkých rozměrů.[22] "Ovesná" buňka obsahuje hustou změť neurosekretních granulí (vezikuly obsahující neuroendokrinní hormony), který je s tímto endokrinním/paraneoplastickým syndromem spojen.[23] Zatímco zpočátku je citlivější k chemoterapii, v konečném důsledku přináší horší prognózy a ve výsledku končí metastátou. Malobuněčný karcinom plic je rozdělen do omezené fáze a rozšířené fáze onemocnění. Tento druh karcinomu plic je ostře spojován s kouřením.[24]
Další
U kojenců a dětí je nejběžnějším typem rakoviny pleuropulmonární blastoma a karcinoidní tumor.[25]
Sekundární karcinom
Plíce jsou běžným místem pro metastázu tumorů z dalších částí těla. Tyto sekundární karcinomy jsou nazvány podle místa původu; například karcinom prsu, metastázovaný do plic je stále karcinom prsu. Mají často charakteristický kruhový vzhled na vyobrazení na plicním rentgenu.[26] U dětí je většina druhů karcinomu plic sekundární.[25]
Primární formy karcinomu plic běžně metastázují do nadledvin, jater, mozku a kostí.[4]
Fáze
Fáze rakoviny plic je soubor stupňů šíření karcinomu ze svého počátečního zdroje. Jedná se o důležitý faktor ovlivňující prognózy počáteční léčby karcinomu plic. Nemalobuněčný typ karcinomu plic (NSCLC) začíná fází IA ("jedna A"; nejlepší prognóza) IV ("čtyři"; nejhorší prognóza).[27] Malobuněčný typ karcinomu plic je klasifikován jako limitovaná fáze, pokud je omezen na jednu polovinu hrudníku (pod rentgenem); jinak se jedná rozšířenou fázi.[22]
Znaky a symptomy
Symptomy, které ukazují na karcinom plic jsou:[28]
Pokud karcinom roste v dýchacích cestách, může blokovat průtok vzduchu a způsobovat dýchavičnost. Tento stav může vést k hromadění sekretů za překážkou a u pacienta se může dostavit zápal plic. Mnoho plicních nádorů je bohatě zásobováno krví. Povrch nádoru může být křehký a může vést ke krvácení do dýchacích cest. Tato krev může být následně vykašlávána.
V závislosti na druhu tumoru, takzvaném paraneoplastickém syndromu, může tento stav na počátku přitahovat pozornost k nemoci.[29] U karcinomu plic mohou těmito fenomény být Lambert-Eatonův myastenický syndrom (svalová slabost kvůli autoimunitnímu onemocnění), hypercalcemie nebo nepřiměřená sekrece antidiuretického hormonu (SIADH). Tumor v horní části plic (apex), známý jako Pancoastův syndrom,[30] může zasáhnout lokální část sympatikového nervového systému, vedoucímu ke změnám v pocení a k problémům očního svalu (kombinace známá jako Hornův syndrom), stejně tak se může projevit svalová únava v rukou v důsledku invaze do brachial plexus.
Mnoho příznaků karcinomu plic (bolest kostí, únava a ztráta váhy) je nespecifických; u starých lidí mohou být spojovány s komordibitou.[4] U mnoha pacientů se karcinom rozšířil z místa původu jinam než vyhledali pomoc lékaře. Běžnými místy metastázy jsou mozek, kosti, nadledviny, kontralaterální (opačná) plíce, játra, perikard a ledviny.[31] Okolo 10% lidí s karcinomem plic nemá symptomy diagnostikovánu; tyto nádory jsou náhodně nalezeny až při rutinní prohlídce pod rentgenem.[2]
Příčiny
Mezi hlavní příčiny karcinomu plic (a rakoviny obecně) patří karcinogeny (jako jsou ty, v cigaretovém kouři), ionizující záření a virové infekce. Toto vystavení způsobuje kumulativní změny DNA v tkáňovém vedení průdušek plic (bronchiální epitelová tkáň). Čím více se tkáň stává poškozenější, tím větší je pravděpodobnost vzniku rakoviny.[4]
Kouření
Kouření, zejména cigaret, patří ke zdaleka největšímu původci smrtelného karcinomu plic.[32] Téměř 90% úmrtí na karcinom plic v rozvinutých zemích je způsobeno kouřením.[33] V USA je kouření přičítáno na 87% případů karcinomu plic (90% u mužů a 85% u žen).[34] U kuřáků mužů je životní získání karcinomu plic 17.2%; u ženských kuřáků je riziko karcinomu 11.6%. Toto riziko je znatelně menší u nekuřáků: 1.3% u mužů a 1.4% u žen.[35] Cigaretový kouř obsahuje přes 60 známých karcinogenů,[36] včetně rozpadové řady radionuklidů radonu, nitrosaminu a benzopyrenu. Také se zdá, že nikotin potlačuje imunitní odezvu na růst maligních nádorů u tkání.[37]
S dobou, po kterou osoba kouří (stejně jako s počtem), stoupá riziko, že se u osoby rozvine karcinom plic. Pokud osoba přestane kouřit, tato šance se stále stabilně snižuje, jak se plíce čistí od polutantů, které jsou nakonec úplně odstraněny.[38] Kromě toho existují důkazy, že rakovina plic u nekuřáků má lepší prognózy než u kuřáků,[39] a také, že pacienti, kteří kouřili v době diagnostikování nemoci mají kratší čas na přežití než ti, kteří přestali zcela kouřit.[40]
Pasivní kouření—inhalace kouře od jiných—je příčinou karcinomu plic u nekuřáků. Pasivní kuřák může být klasifikován jako někdo, kdo žije nebo pracuje s kuřákem. Studie z USA,[41] Evropy,[42] Velké Británie,[43] a z Austrálie[44] trvale ukazují závažný nárůst relativního rizika u osob vystavených pasivnímu kouření. Současná šetření proudu bočního dýmu ukazují, že je to mnohem nebezpečnější, než přímá inhalace kouře.[45]
Zhruba 10-15 procent pacientů s karcinomem plic nikdy nekouřilo.[46] To znamená, že 20,000 až 30,000 nikdy nekouřících lidí je každý rok v USA diagnostikováno na karcinom plic. Právě kvůli pětiletému přežití každý rok v USA zemře více nekuřáků na karcinom plic, než všech pacientů na leukémii, rakovinu vaječníků nebo AIDS.[47]
Radon
Radon je plyn bez barvy a zápachu, vytvářející se při rozpadu radioaktivního rádia, který je rozpadovým produktem uranu, nacházejícího se v zemské kůře. Záření rozpadajících se produktů ionizuje genetický materiál, způsobuje mutace, které občas přejdou v karcinom. Vystavení se radonu při kouření je druhou nejčastější příčinou vzniku karcinomu plic.[9] Úroveň plynu radonu se mění podle lokality a stavby půdy a skal pod povrchem. Například v oblasti, jako je Cornwall ve Velké Británii (která má granit jako podklad), je plynný radon hlavním problémem a budovy musí být nuceně odvětrávány ke snížení koncentrace radonu. United States Environmental Protection Agency (EPA) odhaduje, že každý 15. dům v USA má hodnoty radonu nad povolenoumírou 4 pikocurie na litr (pCi/L) (148 Bq/m³).[48] Iowa má nejvyšší průměrné koncentrace radonu ve Spojených Státech; studie tam prokázaly 50% nárůst rizika karcinomu plic při dlouhodobém vystavení nad EPA donotu, která je 4 pCi/L.[49][50]
Azbest
Azbest může způsobovat množství plicních chorob, včetně karcinomu plic. Existuje synergický efekt mezi kouřením tabáku a vystavením azbestu při formování karcinomu plic.[10] Ve Velké Británii azbest způsobuje okolo 2–3% úmrtí na karcinom plic u mužů.[51] Azbest také může způsobit karcinom pohrudnice, zvaný rakovina pohrudnice (který je odlišný od karcinomu plic).
Viry
O virech je známo, že způsobují karcinom plic u zvířat,[52][53] a poslední důkazy ukazují na to, že podobné nebezpečí hrozí u lidí. Propletenec virů včetně lidského papilomaviru,[54] JC virus,[55] simian virus 40 (SV40), BK virus a cytomegalovirus.[56] Tyto viry mohou napadnout buněčný cyklus a při potlačení apoptózy způsobit nekontrolované dělení buněk.
Patogeneze
- Hlavní článek: Karcinogeneze
Podobně jako u dalších druhů karcinomů, tak je i karcinom plic inicializován onkogeny nebo deaktivací tumory potlačujících genů.[57] Onkogeny jsou geny u kterých se zdá, že lidé s ním budou více citlivější k tvorbě karcinomu. U protoonkogenů se předpokládá, že se dokáží změnit v onkogeny, pokud jsou vystaveny určitým karcinogenům.[58] Mutace v K-ras proto-onkogenu jsou zodpovědné za 10–30% plicních adenokarcinomů.[59][60] Receptor epidemárního růstového faktoru (EGFR) omezuje bujení buňky, apoptózu, angiogenezi a invazi tumoru.[59] Mutace a rozšíření EGFR je běžnější u nemalobuněčného karcinomu plic a umožňuje založit léčbu pomocí EGFR-inhibitorů. Her2/neu není zasažen tak často.[59] Chromosomální poškození může vést ke ztrátě heterozygosity. Tento projev může způsobit deaktivaci tumory potlačujících genů. Poškození genů 3p, 5q, 13q, a 17p u malobuněčného karcinomu plic velice běžné. Tumor potlačující gen p53, umístěný v chromozomu 17p, je zasažen v 60-75% případů.[61] Dalšími geny, které jsou často zmutovány nabo zesíleny jsou c-MET, NKX2-1, LKB1, PIK3CA a BRAF.[59]
S karcinomem plic je spojováno několik genetických polymorfismů. Tyto obsahují polymorfismy v genovém kódování na interleukin-1,[62] cytochrome P450,[63] spouštěče apoptózy jako caspase-8,[64] molekuly pro opravu DNA jako je XRCC1.[65] Lidé s těmito polymorfismy jsou více vnímavější k rozvinutí karcinomu plic po vystavení se karcinogenům.
Současné studie ukazují, že při projevu genu MDM2 309G existuje malé riziko, že se rozvine karcinom u Asiatů.[66]
Diagnóza
Vyšetření na plicním rentgenu je prvním krokem, pokud má pacient symptomy, které mohou ukazovat na karcinom plic. Ten může odhalit zřejmé hromadění, šíření mediastinu (pokud vypadá na šíření do lymfatických uzlin), atelektázu (kolaps), kondolizovaný (zápal plic) nebo výpotek na plicích. Pokud není po radiologickém vyšetření nález, ale podezření je vysoké (například těžký kuřák vykašlávající krev), tak může bronchoskopie anebo CT scan ukázat potřebné informace. Bronchoskopie nebo biopsie je často užívanou metodou k identifikaci typu tumoru.[2]
Abnormální nálezy v buňkách ("atypia") v hlenu jsou spojeny s vyšším rizikem rakoviny plic. Cytologické vyšetření hlenu spolu s dalšími postupy screeningu mohou mít roli v časné detekci karcinomu plic.[67]
U pacientů, kteří vykazují abnormality při rentgenu plic, ukazující na karcinom plic, stejně jako nezhoubné nemoci, je použita rozdílná diagnostika. Tyto obsahují nemoci jako je infekční tuberkulóza nebo zápal plic či zánětlivé stavy jako je sarkoidóza. Tato onemocnění mohou vyvrcholit v medianastální lymfatodenopatii nebo v uzliny, a někdy se tváří jako karciom plic.[4] Karcinom plic může být také náhodným lálezem: Solitární plicní uzlina (nazývaná také jako mincová léze) na plicním rentgenu nebo CT scanu nemusí mít související důvody.
Prevence
Prevence je nejlevnějším způsobem boje proti karcinomu plic. Zatímco ve většině zemí byla převážná část průmyslových a domácích karcinogenů zakázána, kouření tabáku je stále široce rozšířeno. Eliminace kouření tabáku je primárním cílem v prevenci karcinomu plic a odvykání kouření je důležitým preventivním nástrojem v tomto procesu.[68] Nejdůležitějším prvkem jsou preventivní programy zaměřené na mládež. V roce 1998 vznikl v USA Master Settlement Agreement, který ve 46 státech nařizoval tabákovým společnostem každoroční platbu.[69] Z vybraných prostředků za tabák byly v jednotlivých státech USA pomocí úřadů veřejného zdraví založeny preventivní programy. Center for Disease Control doporučuje každoročně utratit 15 procent prostředků z daní za tabák na preventivní programy. Snahy budou v tomto směru i nadále pokračovat.[69]
V mnoha zemích Západní Evropy se stala více běžnou politická intervence proti pasivnímu kouření na veřejných místech jako jsou restaurace a pracoviště. Společně s Kalifornií, jejíž tažení vedlo v roce 1998 k zákazu kouření na veřejných místech. Irsko hrálo podobnou roli v Evropě roku 2004, následováno roku 2005 Itálií a Norskem. Skotsko s espolečně s dalšími státy připojilo roku 2006, Anglie v roce 2007, Francie v roce 2008 a Turecko v roce 2009. Na Novém Zealandu je zakázáno kouřit na veřejných místech od roku 2004. Himalájské království Bhútán zavedlo v roce 2005 úplný zákaz kouření, nejen na veřejných místech.[70] V mnoha zemích nadále pokračují kampaně za podobné zákazy. V roce 2007 se Chandigarh stalo prvním nekuřáckým městem v Indii. Indie představila úplný zákaz kouření na veřejných místech 2. října 2008.
Argumenty uváděné proti těmto zákazům jsou kriminalizace kouření, nárůst rizika pašování a riziko, že takový zákaz nemůže být zaveden.[71]
Dlouhodobé užívání multivitamínových přípravků s vitamínem C a D a kyseliny listové nezmenšuje rizika karcinomu plic. Naopak může dlouhodobé používání vysokých dávek přípravků s vitamínem D zvýšit riziko vzniku karcinomu plic.[72]
Světová zdravotnická organizace žádá vlády k zavedení úplného zákazu na tabákovou reklamu na ochranu mladých lidí, aby s kouřením případně vůbec nezačali. WHO oceňuje, že se v zemích, kde byly tyto zákony ustanoveny, snížila spotřeba tabáku o 16%.[73]
Screening
Screening odkazuje na použití lékařského vyšetření k detekci nemoci u asymptomatických osob. Možnými screeningovými testy na karcinom plic je hrudní rentgen nebo počítačová tomografie (CT) hrudníku. Dosud však screeningové programy na karcinom plic nepřinesly konkrétní výhody. Na tomto poli probíhají náhodně kontrolovaná studie, aby se zjistilo, zda může být případná mortalita v dlouhém termínu vyšetřena přímo z CT screeningu.[74]
Léčba
Léčba karcinomu plic závisí na specifikách rakovinných buněk, na jejich rozšíření v těle a pacientově celkovém stavu. Běžná léčba zahrnuje chirurgii, chemoterapii a radioterapii.[2][75]
Operace
- Hlavní článek: Operace karcinomu plic
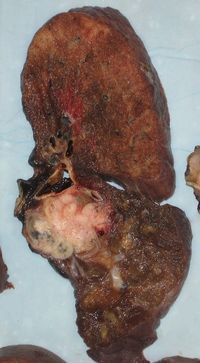
Lékařská vyšetření potvrdí rakovinu plic, buďto CT scanem nebo často pozitronovou emisní tomografií (PET), které zhodnotí, zda je nemoc nalezena a je jí možno odstranit nebo zda je již rozšířena za možnosti chirurgického zákroku.
Krevní testy a spirometrie (testování funkcí plic) jsou dalším nutným krokem ke zjištění, zda je pacient natolik zdráv, aby mohl být operován. Pokud spirometrie odhalí slabou respirační rezervu (často kvůli chronické obstrukční plicní nemoci), chirurgický zákrok může být kontraindikován.
Chirurgický zákrok samotný má procento úmrtnosti okolo 4.4%, v závislosti na pacientově funkci plic a dalších rizikových faktorech.[76] Chirurgický zákrok u nemalobuněčného karcinomu plic omezený na jednu plíci do stádia IIIA. Ta je hodnocena pomocí zobrazovací metody (počítačová tomografie, pozitronová emisní tomografie). U pacienta však musí být přítomna dostatečná respirační rezerva, která dovolí plicím fungovat i po odstranění části tkáně.
Procedura obsahuje resekci plic (odstranění části plicního laloku), segmentectomy (odstranění anatomického oddělení určitého plicního laloku), lobektomie (jeden lalok), bilobektomie (dva laloky) nebo pneumonektomie (celé plíce). U pacientů s adekvátní respirační rezervou je preferován výběr lobektomie, které minimalizuje možnost místního opakování. Pokud pro toto nemá pacient dost fungující plíce, může být provedena resekce plic.[77] Radioaktivního jódu brachyterapii na okraji klínové excize může snížit opakování jako u lobektomie. brachyterapie aktivním jódem na okrajích klínové excize může omezit možnost navrácení, jak je tomu u lobektomie.[78]
Videem asistovaná thorakoskopická operace VAT a VATS lobektomie dovolují minimální invazní zásah do karcinomu plic, které má výhody pro rychlejší uzdravení, kratší pobyt v nemocnici a minimalizuje lékařské výdaje.[79]
Chemoterapie
Malobuněčný typ karcinomu plic je primárně léčen chemoterapií a ozařováním, protože u chirurgie nejsou vykázány dostatečné výsledky pro přežití. Primární chemoterapie je také používána u metastáz při nemalobuněčném karcinomu plic.
Kombinace těchto postupů velmi záleží na typu tumoru. Nemalobuněčný typ karcinomu plic je často léčen pomocí cisplatinu nebo carboplatinu v kombinaci s gemcitabinem, paclitaxelem, docetaxelem, etoposidem nebo vinorelbinem.[80] U malobuněčného karcinomu plic jsou nejběžnějšími přípravky cisplatin a etoposide[81] Stejně tak jsou používány kombinace carboplatinu, gemcitabinu, paclitaxelu, vinorelbinu, topotecan a irinotecan[82][83] V rozvinuté fázi malobuněčného karcinomu plic může být bezpečně kombinován celecoxib s etoposidem, tato kombinace vykazuje zlepšení stavu[84]
Adjuvantní chemoterapie NSCLC
Adjuvantní chemoterapie odkazuje na použití chemoterapie po chirurgickém zákroku ke zlepšení výsledků. Během operace jsou izolovány vzorky z mízních uzlin. Pokud tyto vzorky obsahují karcinom, pacient má stádium nemoci II nebo III. V této situaci může adjuvantní chemoterapie zvýšit šanci na přežití až o 15%.[85][86] Standard practice is to offer platinum-based chemotherapy (including either cisplatin or carboplatin).[87]
Advujantní chemoterapie pro pacienty ve stádiu IB patří ke kontroversním praktikám, jelikož klinické zkoušky jasně nedemonstrovaly výhody přežití.[88][89] Zkoušky s předoperativní terapií (Neoadjuvantní chemoterapie) v odstranitelném nemalobuněčném karcinomu plic byly dosud neprůkazné.[90]
Radioterapie
Radioterapie je často prováděna společně s chemoterapií a může být použita v léčebném postupu u pacientů s nemalobuněčným karcinomem plic, kteří nejsou způsobilí pro operační zákrok. Tato forma vysoce intenzivní radioterapie se nazývá radikální radioterapie.[91] Zjemněním této techniky je hyperfrakční akcelerovaná radioterapie (CHART), u které jsou použity vysoké dávky radiace v krátké časové periodě.[92] U případů malobuněčného karcinomu, který je potencionálně léčitelný, je často doporučováno plicní ozařování společně s chemoterapií.[93] Postupy adjuvantní thoratické radioterapie následovanou chirurgickými zásahy u nemalobuněčného karcinomu plic nejsou ještě dobře propracovány a jsou kontroverzní. Pokud existují výhody, mohou být omezeny pouze na osoby, kde se tumor rozšířil na mediastanální lymfatické uzliny.[94][95]
U obou, jak nemalobuněčného tak malobuněčného karcinomu plic mohou být pro kontrolu příznaků použity menší dávky záření do hrudníku (paliativní radioterapie). Na rozdíl od jiných způsobů léčby, je možné poskytovat paliativní radioterapie bez potvrzení histologické diagnózy rakoviny plic.
Brachytherapy (lokalizovaná radioterapie) může být použita přímo uvnitř dýchacích cest, když karcinom zasáhne krátkou část průdušky.[96] Je použito tehdy, když neoperovaný karcinom plic blokuje horní cesty dýchací.[97]
Pacientům s omezených stupněm karcinomu plic jsou obvykle vystaveni profilaktickému kraniálnímu ozáření (PCI). Toto je druh radioterapie mozku, použitého k omezení rizika metastáze.[98] V nedávné době se PCI ukázalo být výhodné u těch, kteří mají rozsáhlý malobuněčný karcinom plic. U pacientů, jejichž příznaky se zlepšily po projití chemoterapií, PCI během jednoho roku ukázal redukci kumulativního rizika mozkových metastází ze 40.4% na 14.6%.[99]
Současné zdokonalování v cílení a zobrazování vedlo k vývoji extrakraniálního stereotaktického zářiče pro léčbu raných stádií karcinomu plic. U této formy ozařovací terapie jsou použity velmi vysoké dávky záření, vysílané v krátkých časových sekvencích použitím stereotaktických cílených technik. Toto použití je převážně zaměřeno na pacienty, kteří nejsou vhodnými kandidáty pro chirurgickou operaci kvůli zdravotním komorbilitám.[100]
Intervenční radiologie
Radiofrekvenční ablace je v současnosti považována za hodnotnou techniku při léčbě karcinomu dýchacích cest. Je tvořena vložením malé tepelné sondy do nádoru k zabití nádorových buněk.[101]
Cílená léčba
V posledních letech bylo ke zlepšení léčby karcinomu plic vyvinuto množství molekulárních cílených terapií. Gefitinib (Iressa) je jednou z látek, které se zacílí na tyrosinkinázu, doménu receptoru pro epidermální růstový faktor (EGFR), vyjádřen v mnoha případech nemalobuněčným karcinomem plic. Ukazuje se, že přežití vzrůstá, i když ženy Asiatky, nekuřačky a osoby s bronchioloalveolárním karcinomem vykazují nejvyšší zlepšení u gefitinibu.[21][102] Erlotinib (Tarceva), další inhibitor tyrosinkináz, vykazoval ve studiích výrazný nárůst přežití pacientů s karcinomem plic[103] a v sooučasnosti má být schválen FDA, jako druhá linie při léčbě rozvinutého nemalobuněčného karcinomu plic. Podobně gefitinib, který zřejmě nejlépe funguje u žen, Asiatů, nekuřáků a pacientů s bronchioloalveolárním karcinomem.[102] Inhibitor angiogeneze bevacizumab, (v kombinaci s paxitaxelem a carboplatinem), zvyšuje přežití u pacientů s malobuněčným karcinomem plic.[104] Nicméně, tento nárůst má i rizika v podobě krvácení plic, zvláště u pacientů se spinocelulárním karcinomem.
Vývoj u cytostatických léků,[105] ve farmakokinetice[106] a cílené výrobě léků[107] je slibný. Velké množství cílených agentů je v počátečních fázích klinického výzkumu, jako je COX-2 inhibitor,[108] exisulind (promoter apoptózy),[109] inhibitory proteazomu,[110] bexaroten,[111] inhibitor receptoru epidermálního růstového faktoru (tzv. cetuximab),[112] a očkovací látky.[113] Budoucí místa výzkumu jsou inhibice ras proteinu, fosfoinositid-3-kinázy , histon deacetylázy a výměna tumory potlačujících genů.[114]
Prognózy
- Hlavní článek: Fáze nemalobuněčné rakoviny plic
Prognostické faktory u nemalobuněčného karcinomu plic obsahují přítomnost nebo nepřítomnost příznaků, velikost tumoru , typ buňky (histologie), stupeň rozšíření (fáze) a metastáze do rozšířených lymfatických uzlin a invaze do cév. U pacientů s neoperovatelnou nemocí je nepříznivým dopadem osobní stav a ztráta váhy o více než 10%.[115] Prognostické faktory u nemalobuněčného karcinomu plic obsahují osobní stav, pohlaví, fáze nemoci a zahrnují centrální nervový systém nebo stav jater v době lékařské diagnózy.[116]
U malobuněčného karcinomu plic jsou prognózy obecně velice mizivé. Následuje kompletní chirurgické odstranění ve fázi nemoci IA, pětileté přežití je 67%. U fáze nemoci IB je přežití 57%.[117] Pětileté přežití u pacientů s fází IV nemoci NSCLC je okolo 1%.[5]
U malobuněčného karcinomu plic jsou prognózy na vyléčení také mizivé. Celková doba přežití na SCLC je okolo 5%.[2] Pacienti s rozvinutým stádiem SCLC mají průměrně pětiletou šanci na přežití menší než 1%. Středová doba přežití je u omezené fáze 20 měsíců, šance na pětileté přežití je 20%.[5]
Na základě dat, poskytnutých National Cancer Institute je střední věk indikování karcinomu plic 70 let a střední věk úmrtíé na karcinom plic je 71 let.[118]
Epidemiologie
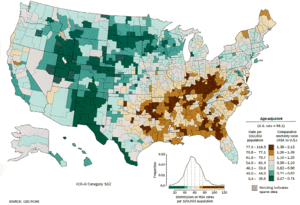
Celosvětově je karcinom plic nejběžnější jak ve výskytu tak i v úmrtnosti (1.35 milionů nových případů ročně a 1.18 milionů úmrtí), se svým nejvyšším výskytem v Evropě a v Severní Americe.[119] Segment populace, ve kterém se nejčastěji vyskytne karcinom plic je u lidí nad čtyřicet let, kteří kouří. Karcinom plic je druhou nejčastější formou rakoviny ve většině západních zemí, která vede k úmrtí. V souvislosti s úmrtností u mužů, která začala za posledních dvacet let neustále klesat, ženská úmrtnost v poslední dekátě stále vzrůstala a v současnosti se stabilizuje.[120] Evoluce "Big Tobacco" hraje jasnou roli v kuřácké kultuře.[121] Od 70. let 20. století tabákové společnosti zaměřily své úsilí na propagaci cigaret mezi ženami a dívkami uvedením cigaret nazvaných jako "light" (lehké) a "s nízkým obsahem dehtu" [1]. Mezi celoživotními nekuřáky se muži dožívají vyššího věku-standartizovanou měrou úmrtí na karcinom plic než u žen.
Ne všechny případy karcinomu plic jsou kvůli kouření, avšak role pasivního kouření neustále narůstá a byla zjištěna jako rizikový faktor karcinomu plic-dochází k politickým zásahům vedoucím ke snížení nežádoucího vystavování nekuřáků tabákovému kouři od kuřáků. Emise z automobilů, továren a tepelných elektráren jsou také potencionálním rizikem.[11][13][122]
Východní Evropa má nejvyšší úmrtnost na karcinom plic u mužů, zatímco Severní Evropa a USA má nejvyšší úmrtnost na karcinom plic u žen. V rozvojových zemích není v současné době výskyt rakoviny plic moc běžný.[123] Se zvýšeným kouřením v rozvojových zemích lze očekávat výskyt v následujících letech, zejména pak v Číně[124] a v Indii.[125]
Výskyt karcinomu plic (podle zemí) inverzně koreluje se slunečním zářením a vystavením UVB zářením. Jedním z možných vysvětlení jsou preventivní účinky vitamínu D (který je vytvářen v kůži po vystavení se slunečnímu záření).[126]
Od 50. let začal narůstat výskyt adenokarcinomu přibližně stejně jako další typy karcinomu plic.[127] To je částečně kvůli zavedení cigaretového filtru. Použití cigaretového filtru odstraňuje větší části tabákového dýmu a tím omezuje jejich ukládání v horních cestách dýchacích. Když bude kuřák inhalovat hlouběji, aby dosáhl stejné dávky nikotinu, zvyšuje se usazování částic ve spodních cestách dýchacích a vzniká tím vyšší riziko nárůstu adenokarcinomu.[128] Výskyt adenokarcinomu plic se v USA od roku 1999 stále snižuje. Příčinou menšího výskytu může být současné snižování průmyslového znečištění.[127]
Historie
Před nástupem kouření cigaret nebyl karcinom plic známý; do roku 1761 nebyl dokonce identifikován ani jako vzácná choroba.[129] Různé aspekty onemocnění karcinomem plic byly popsány teprve v roce 1810.[130] Zhoubné plicní tumory tvořily pouze 1% všech karcinomů nalezených během pitev v roce 1878, avšak do roku 1900 vzrostly až na 10–15%.[131] V roce 1912 bylo na celém světě v lékařské literatuře nalezeno pouze 374 případů,[132] avšak přehled pitev ukazuje, že výskyt karcinomu plic narostl z 0.3% v roce 1852 na 5.66% v roce 1952.[133] Roku 1929 nalezl německý lékař Fritz Lickint spojení mezi kouřením a karcinomem plic,[131] což vedlo k agresivní protikuřácké kampani.[134] British Doctors Study, vydaný roku 1950, byl prvním přesným epidemiologickým důkazem spojení mezi karcinomem plic a kouřením.[135] Důsledkem bylo v roce 1964 doporučení Surgeon General of the United States kuřákům, aby přestali kouřit.[136]
Spojení karcinomu plic s radonovým plynem bylo poprvé zjištěno v Krušných Horách blízko Schneebergu v Sasku. Stříbro bylo těženo od roku 1470 a tyto doly jsou současně bohaté na uran s doprovodným radiem a radonovým plynem. U horníků se vyvinulo neúměrné množství případů plicních chorob, roku 1870 se již mohlo patrně jednat o karcinom plic. Přibližně 75% bývalých horníků na karcinom plic zemřelo.[137] Navzdory tomuto zjištění důlní těžba pokračovala až do roku 1950, kvůli potřebám SSSR po uranu.[138]
První úspěšná pneumonektomie (chirurgické odstranění plíce) karcinomu plic byla provedena roku 1933.[139] Mírnější forma radioterapie je používána od 40. let 20 století.[140] Radikální radioterapie, poprvé použita v 50. letech, byla pokusem použít vyšších dávek radiace u pacientů s relativně raným stadiem karcinomu plic, ale také u těch, kteří by jinak museli podstoupit radikální chirurgickou operaci.[141] Hyperfrakční akcelerovaná terapie (CHART) byla v roce 1997 uvedena jako vylepšení před konvenční radikální radioterapií.[92]
U malobuněčného karcinomu plic byla v 60. letech neúspěšně prováděna chirurgická resekce[142] a radikální radioterapie.[143] Až v 70. letech byly vyvinuty úspěšné metody chemoterapie.[144]
Reference
- ↑ WHO. Cancer [online]. World Health Organization, [cit. 2007-06-25]. Dostupné online.
- ↑ 2,0 2,1 2,2 2,3 2,4 2,5 MINNA, JD, Schiller JH Harrison's Principles of Internal Medicine. 17th. vyd. [s.l.] : McGraw-Hill, 2008. ISBN 0-07-146633-9. S. 551–562.
- ↑ Pavel Pafko: Plicní rakovina - klasifikace, rizikové faktory. Praha: tištěný SANQUIS č.17/2001, str. 45.
- ↑ 4,0 4,1 4,2 4,3 4,4 4,5 VAPORCIYAN, AA, Nesbitt JC, Lee JS et al. Cancer Medicine. [s.l.] : B C Decker, 2000. ISBN 1-55009-113-1. S. 1227–1292.
- ↑ 5,0 5,1 5,2 Lung Carcinoma: Tumors of the Lungs [online]. Merck Manual Professional Edition, Online edition, [cit. 2007-08-15]. Dostupné online.
- ↑ THUN, MJ, Hannan LM, Adams-Campbell LL et al. Lung Cancer Occurrence in Never-Smokers: An Analysis of 13 Cohorts and 22 Cancer Registry Studies - Rarcinom plic u lidí, kteří nikdy nekouřili:Analýza 13 statistických skupin a 22 registrů z výzkumu rakoviny EN. PLoS Medicine, 2008, roč. 5, čís. 9, s. e185. DOI:10.1371/journal.pmed.005018510.1002/ijc.22615.
- ↑ GORLOVA, OY, Weng SF, Zhang Y et al. Aggregation of cancer among relatives of never-smoking lung cancer patients. International Journal of Cancer, July 2007, roč. 121, čís. 1, s. 111–118. DOI:10.1002/ijc.22615. PMID 17304511.
- ↑ HACKSHAW, AK, Law MR, Wald NJ The accumulated evidence on lung cancer and environmental tobacco smoke. British Medical Journal, 1997-10-18, roč. 315, čís. 7114, s. 980–988. Dostupné online. PMID 9365295.
- ↑ 9,0 9,1 Catelinois O, Rogel A, Laurier D, et al.. Lung cancer attributable to indoor radon exposure in france: impact of the risk models and uncertainty analysis. Environ. Health Perspect., September 2006, roč. 114, čís. 9, s. 1361–6. Dostupné online. DOI:0.1289/ehp.9070. PMID 16966089.
- ↑ 10,0 10,1 O'REILLY, KM, Mclaughlin AM, Beckett WS, Sime PJ Asbestos-related lung disease. American Family Physician, March 2007, roč. 75, čís. 5, s. 683–688. Dostupné online. PMID 17375514.
- ↑ 11,0 11,1 KABIR, Z, Bennett K, Clancy L Lung cancer and urban air-pollution in dublin: a temporal association?. Irish Medical Journal, February 2007, roč. 100, čís. 2, s. 367–369. PMID 17432813.
- ↑ COYLE, YM, Minahjuddin AT, Hynan LS, Minna JD An ecological study of the association of metal air pollutants with lung cancer incidence in Texas. Journal of Thoracic Oncology, September 2006, roč. 1, čís. 7, s. 654–661. PMID 17409932.
- ↑ 13,0 13,1 CHIU, HF, Cheng MH, Tsai SS et al. Outdoor air pollution and female lung cancer in Taiwan. Inhalation Toxicology, December 2006, roč. 18, čís. 13, s. 1025–1031. DOI:10.1080/08958370600904561. PMID 16966302.
- ↑ Carmona, RH. The Health Consequences of Involuntary Exposure to Tobacco Smoke: A Report of the Surgeon General [online]. U.S. Department of Health and Human Services, 2006-06-27. Dostupné online.
- ↑ Tobacco Smoke and Involuntary Smoking. IARC Monographs on the Evaluation of Carcinogenic Risks to Humans, 2002, roč. 83. Dostupné online [PDF].
- ↑ 16,0 16,1 16,2 16,3 TRAVIS, WD, Travis LB, Devesa SS Lung cancer. Cancer, January 1995, roč. 75, čís. Suppl. 1, s. 191–202. DOI:10.1002/1097-0142(19950101)75:1+<191::AID-CNCR2820751307>3.0.CO;2-Y. PMID 8000996.
- ↑ MORANDI, U, Casali C, Rossi G Bronchial typical carcinoid tumors. Seminars in Thoracic and Cardiovascular Surgery, 2006, roč. 18, čís. 3, s. 191–198. DOI:10.1053/j.semtcvs.2006.08.005. PMID 17185178.
- ↑ ETIENNE-MASTROIANNI, B, Falchero L, Chalabreysse L et al. Primary sarcomas of the lung: a clinicopathologic study of 12 cases. Lung Cancer, December 2002, roč. 38, čís. 3, s. 283–289. DOI:10.1016/S0169-5002(02)00303-3. PMID 12445750.
- ↑ BRYANT, A, Cerfolio RJ Differences in epidemiology, histology, and survival between cigarette smokers and never-smokers who develop non-small cell lung cancer. Chest, July 2007, roč. 132, čís. 1, s. 198–192. Dostupné online. DOI:10.1378/chest.07-0442. PMID 17573517.
- ↑ SUBRAMANIAN, J, Govindan R Lung cancer in never smokers: a review. Journal of Clinical Oncology, February 2007, roč. 25, čís. 5, s. 561–570. DOI:10.1200/JCO.2006.06.8015. PMID 17290066.
- ↑ 21,0 21,1 RAZ, DJ, He B, Rosell R, Jablons DM Bronchioloalveolar carcinoma: a review. Clinical Lung Cancer, March 2006, roč. 7, čís. 5, s. 313–322. DOI:10.3816/CLC.2006.n.012. PMID 16640802.
- ↑ 22,0 22,1 COLLINS, LG, Haines C, Perkel R, Enck RE Lung cancer: diagnosis and management. American Family Physician, January 2007, roč. 75, čís. 1, s. 56–63. Dostupné online. PMID 17225705.
- ↑ ROSTI, G, Bevilacqua G, Bidoli P et al. Small cell lung cancer. Annals of Oncology, March 2006, roč. 17, čís. Suppl. 2, s. 5–10. Dostupné online. DOI:10.1093/annonc/mdj910. PMID 16608983.
- ↑ BARBONE, F, Bovenzi M, Cavallieri F, Stanta G Cigarette smoking and histologic type of lung cancer in men. Chest, December 1997, roč. 112, čís. 6, s. 1474–1479. Dostupné online [PDF]. DOI:10.1378/chest.112.6.1474. PMID 9404741.
- ↑ 25,0 25,1 Dishop MK, Kuruvilla S. Primary and metastatic lung tumors in the pediatric population: a review and 25-year experience at a large children's hospital. Arch. Pathol. Lab. Med., July 2008, roč. 132, čís. 7, s. 1079–103. Dostupné online. PMID 18605764.
- ↑ SEO, JB, Im JG, Goo JM et al. Atypical pulmonary metastases: spectrum of radiologic findings. Radiographics, 03/01/2001, roč. 21, čís. 2, s. 403–417. Dostupné online. PMID 11259704.
- ↑ MOUNTAIN, CF, Libshitz HI, Hermes KE A Handbook for Staging, Imaging, and Lymph Node Classification. [s.l.] : Charles P Young, 2003. Dostupné online.
- ↑ HAMILTON, W, Peters TJ, Round A, Sharp D What are the clinical features of lung cancer before the diagnosis is made? A population based case-control study. Thorax, December 2005, roč. 60, čís. 12, s. 1059–1065. DOI:10.1136/thx.2005.045880. PMID 16227326.
- ↑ HONNORAT, J, Antoine JC Paraneoplastic neurological syndromes. Orphanet Journal of Rare Diseases, May 2007, roč. 2, s. 22. Dostupné online. DOI:10.1186/1750-1172-2-22. PMID 17480225.
- ↑ JONES, DR, Detterbeck FC Pancoast tumors of the lung. Current Opinion in Pulmonary Medicine, July 1998, roč. 4, čís. 4, s. 191–197. DOI:10.1097/00063198-199807000-00001. PMID 10813231.
- ↑ Greene, Frederick L.. AJCC cancer staging manual. Berlin : Springer-Verlag, 2002. ISBN 0-387-95271-3.
- ↑ BIESALSKI, HK, Bueno de Mesquita B, Chesson A et al. European Consensus Statement on Lung Cancer: risk factors and prevention. Lung Cancer Panel. CA Cancer J Clin, 1998, roč. 48, čís. 3, s. 167–176; discussion 164–166. Dostupné online. DOI:10.3322/canjclin.48.3.167. PMID 9594919.
- ↑ PETO, R, Lopez AD, Boreham J et al. Mortality from smoking in developed countries 1950–2000: Indirect estimates from National Vital Statistics. [s.l.] : Oxford University Press, 2006. Dostupné online. ISBN 0-19-262535-7.
- ↑ SAMET, JM, Wiggins CL, Humble CG, Pathak DR Cigarette smoking and lung cancer in New Mexico. American Review of Respiratory Disease, May 1988, roč. 137, čís. 5, s. 1110–1113. PMID 3264122.
- ↑ VILLENEUVE, PJ, Mao Y Lifetime probability of developing lung cancer, by smoking status, Canada. Canadian Journal of Public Health, November 1994, roč. 85, čís. 6, s. 385–388. PMID 7895211.
- ↑ HECHT, S. Tobacco carcinogens, their biomarkers and tobacco-induced cancer. Nature Reviews. Cancer, October 2003, roč. 3, čís. 10, s. 733–744. Dostupné online. DOI:10.1038/nrc1190. PMID 14570033.
- ↑ SOPORI, M. Effects of cigarette smoke on the immune system. Nature Reviews. Immunology, May 2002, roč. 2, čís. 5, s. 372–7. DOI:10.1038/nri803. PMID 12033743.
- ↑ US Department of Health and Human Services. The Health Benefits of Smoking Cessation: a Report of the Surgeon General [PDF]. Centers for Disease Control (CDC), Office on Smoking and Health., 1990-09-30, [cit. 2007-11-18]. S. vi, 130, 148, 152, 155, 164, 166. Dostupné online.
- ↑ NORDQUIST, LT, Simon GR, Cantor A et al. Improved survival in never-smokers vs current smokers with primary adenocarcinoma of the lung. Chest, August 2004, roč. 126, čís. 2, s. 347–351. Dostupné online. DOI:10.1378/chest.126.2.347. PMID 15302716.
- ↑ TAMMEMAGI, CM, Neslund-Dudas C, Simoff M, Kvale P Smoking and lung cancer survival: the role of comorbidity and treatment. Chest, January 2004, roč. 125, čís. 1, s. 27–37. Dostupné online. DOI:10.1378/chest.125.1.27. PMID 14718417.
- ↑ CDC. 1986 Surgeon General's report: the health consequences of involuntary smoking [online]. CDC, [cit. 2007-08-10]. Dostupné online.
* NATIONAL RESEARCH COUNCIL. Environmental tobacco smoke: measuring exposures and assessing health effects. [s.l.] : National Academy Press, 1986. Dostupné online. ISBN 0-309-07456-8.
* EPA. Respiratory health effects of passive smoking: lung cancer and other disorders. Parametr "periodikum" je povinný!, 1992. Dostupné online [cit. 2007-08-10].
* CALIFORNIA ENVIRONMENTAL PROTECTION AGENCY. Health effects of exposure to environmental tobacco smoke. Tobacco Control, 1997, roč. 6, čís. 4, s. 346–353. Dostupné online. DOI:10.1136/tc.6.4.346. PMID 9583639.
* CDC. State-specific prevalence of current cigarette smoking among adults, and policies and attitudes about secondhand smoke—United States, 2000. Morbidity and Mortality Weekly Report, December 2001, roč. 50, čís. 49, s. 1101–1106. Dostupné online. PMID 11794619.
* ALBERG, AJ, Samet JM Epidemiology of lung cancer. Chest, January 2003, roč. 123, čís. S1, s. 21S–49S. Dostupné online. DOI:10.1378/chest.123.1_suppl.21S. PMID 12527563. - ↑ BOFFETTA, P, Agudo A, Ahrens W et al. Multicenter case-control study of exposure to environmental tobacco smoke and lung cancer in Europe. Journal of the National Cancer Institute, October 1998, roč. 90, čís. 19, s. 1440–1450. Dostupné online. DOI:10.1093/jnci/90.19.1440. PMID 9776409.
- ↑ Report of the Scientific Committee on Tobacco and Health [online]. Department of Health, [cit. 2007-07-09]. Dostupné online.
* HACKSHAW, AK. Lung cancer and passive smoking. Statistical Methods in Medical Research, June 1998, roč. 7, čís. 2, s. 119–136. DOI:10.1191/096228098675091404. PMID 9654638. - ↑ National Health and Medical Research Council. The health effects and regulation of passive smoking. Parametr "periodikum" je povinný!, April 1994. Dostupné online [cit. 2007-08-10].
- ↑ SCHICK, S, Glantz S Philip Morris toxicological experiments with fresh sidestream smoke: more toxic than mainstream smoke. Tobacco Control, December 2005, roč. 14, čís. 6, s. 396–404. DOI:10.1136/tc.2005.011288. PMID 16319363.
- ↑ Thun, M.J., S.J. Henley, D Burns, et al., Lung cancer death rates in lifelong nonsmokers. J. Natl Cancer Inst, 2006. 98: p.691.
- ↑ Sun, S., J.H. Schiller and A.F. Gazdar, Lung cancer in never-smokers: A different disease. Nat Rev Cancer, 2007. 7: p.778-90.
- ↑ EPA. Radiation information: radon [online]. EPA, [cit. 2007-08-11]. Dostupné online.
- ↑ FIELD, RW, Steck DJ, Smith BJ et al. Residential radon gas exposure and lung cancer: the Iowa Radon Lung Cancer Study. American Journal of Epidemiology, 06/01/2000, roč. 151, čís. 11, s. 1091–1102. Dostupné online. PMID 10873134.
- ↑ EPA. Iowa Radon Lung Cancer Study [online]. EPA, [cit. 2007-08-11]. Dostupné online.
- ↑ DARNTON, AJ, McElvenny DM, Hodgson JT Estimating the number of asbestos-related lung cancer deaths in Great Britain from 1980 to 2000. Annals of Occupational Hygiene, January 2006, roč. 50, čís. 1, s. 29–38. Dostupné online. DOI:10.1093/annhyg/mei038. PMID 16126764.
- ↑ LEROUX, C, Girard N, Cottin V et al. Jaagsiekte Sheep Retrovirus (JSRV): from virus to lung cancer in sheep. Veterinary Research, March-April 2007, roč. 38, čís. 2, s. 211–228. DOI:10.1051/vetres:2006060. PMID 17257570.
- ↑ PALMARINI, M, Fan H Retrovirus-induced ovine pulmonary adenocarcinoma, an animal model for lung cancer. Journal of the National Cancer Institute, November 2001, roč. 93, čís. 21, s. 1603–1614. Dostupné online. DOI:10.1093/jnci/93.21.1603. PMID 11698564.
- ↑ CHENG, YW, Chiou HL, Sheu GT et al. The association of human papillomavirus 16/18 infection with lung cancer among nonsmoking Taiwanese women. Cancer Research, 04/01/2001, roč. 61, čís. 7, s. 2799–2803. Dostupné online. PMID 11306446.
- ↑ ZHENG, H, Aziz HA, Nakanishi Y et al. Oncogenic role of JC virus in lung cancer. Journal of Pathology, May 2007, roč. 212, čís. 3, s. 306–315. DOI:10.1002/path.2188. PMID 17534844.
- ↑ GIULIANI, L, Jaxmar T, Casadio C et al. Detection of oncogenic viruses (SV40, BKV, JCV, HCMV, HPV) and p53 codon 72 polymorphism in lung carcinoma. Lung Cancer, September 2007, roč. 57, čís. 3, s. 273–281. DOI:10.1016/j.lungcan.2007.02.019. PMID 17400331.
- ↑ FONG, KM, Sekido Y, Gazdar AF, Minna JD Lung cancer. 9: Molecular biology of lung cancer: clinical implications. Thorax, October 2003, roč. 58, čís. 10, s. 892–900. DOI:10.1136/thorax.58.10.892. PMID 14514947.
- ↑ SALGIA, R, Skarin AT Molecular abnormalities in lung cancer. Journal of Clinical Oncology, March 1998, roč. 16, čís. 3, s. 1207–1217. PMID 9508209.
- ↑ 59,0 59,1 59,2 59,3 HERBST, RS, Heymach JV, Lippman SM Molecular origins of cancer: lung cancer. N Engl J Med, September 2008, roč. 359, čís. 13, s. 1367–1380. Dostupné online. DOI:10.1056/NEJMra0802714. PMID 18815398.
- ↑ AVIEL-RONEN, S, Blackhall FH, Shepherd FA, Tsao MS K-ras mutations in non-small-cell lung carcinoma: a review. Clinical Lung Cancer, July 2006, roč. 8, čís. 1, s. 30–38. DOI:10.3816/CLC.2006.n.030. PMID 16870043.
- ↑ DEVEREUX, TR, Taylor JA, Barrett JC Molecular mechanisms of lung cancer. Interaction of environmental and genetic factors. Chest, March 1996, roč. 109, čís. Suppl 3, s. 14S–19S. DOI:10.1378/chest.109.3_Supplement.14S. PMID 8598134.
- ↑ ENGELS, EA, Wu X, Gu J et al. Systematic evaluation of genetic variants in the inflammation pathway and risk of lung cancer. Cancer Research, July 2007, roč. 67, čís. 13, s. 6520–6527. DOI:10.1158/0008-5472.CAN-07-0370. PMID 17596594.
- ↑ WENZLAFF, AS, Cote ML, Bock CH et al. CYP1A1 and CYP1B1 polymorphisms and risk of lung cancer among never smokers: a population-based study. Carcinogenesis, December 2005, roč. 26, čís. 12, s. 2207–2212. DOI:10.1093/carcin/bgi191. PMID 16051642.
- ↑ SON, JW, Kang HK, Chae MH et al. Polymorphisms in the caspase-8 gene and the risk of lung cancer. Cancer Genetics and Cytogenetics, September 2006, roč. 169, čís. 2, s. 121–127. DOI:10.1016/j.cancergencyto.2006.04.001. PMID 16938569.
- ↑ YIN, J, Vogel U, Ma Y et al. The DNA repair gene XRCC1 and genetic susceptibility of lung cancer in a northeastern Chinese population. Lung Cancer, May 2007, roč. 56, čís. 2, s. 153–160. DOI:10.1016/j.lungcan.2006.12.012. PMID 17316890.
- ↑ Tomoda K, Ohkoshi T, Hirota K, et al.. Preparation and properties of inhalable nanocomposite particles for treatment of lung cancer. Colloids Surf B Biointerfaces, February 2009, roč. 71, s. 177. Dostupné online. DOI:10.1016/j.colsurfb.2009.02.001. PMID 19264458.
- ↑ FAN, YG, Hu P, Jiang Y, et al. Association between sputum atypia and lung cancer risk in an occupational cohort in yunnan, china. Chest, March 2009, roč. 135, čís. 3, s. 778–85. DOI:10.1378/chest.08-1469. PMID 19265088.
- ↑ VINEIS, P, Hoek G, Krzyzanowski M et al. Lung cancers attributable to environmental tobacco smoke and air pollution in non-smokers in different European countries: a prospective study. Environmental Health, February 2007, roč. 6, s. 7. DOI:10.1186/1476-069X-6-7. PMID 17302981.
- ↑ 69,0 69,1 A Decade of Broken Promises: The 1998 State Tobacco Settlement Ten Years Later [online]. Campaign for Tobacco-Free Kids, [cit. 2008-12-03]. Dostupné online.
- ↑ PANDEY, G. Bhutan's smokers face public ban [online]. BBC, [cit. 2007-09-07]. Dostupné online.
- ↑ GRAY, N. A global approach to tobacco policy. Lung Cancer, February 2003, roč. 39, čís. 2, s. 113–117. DOI:10.1016/S0169-5002(02)00456-7. PMID 12581561.
- ↑ SLATORE, CG, Littman AJ, Au DH, Satia JA, White E Long-term use of supplemental multivitamins, vitamin C, vitamin E, and folate does not reduce the risk of lung cancer. American Journal of Respiratory and Critical Care Medicine, 2008, roč. 177, čís. 5, s. 524–30. DOI:10.1164/rccm.200709-1398OC. PMID 17989343.
- ↑ UN health agency calls for total ban on tobacco advertising to protect young. Parametr "periodikum" je povinný!, 2008-05-30. Dostupné online.
- ↑ GOHAGAN, JK, Marcus PM, Fagerstrom RM et al. Final results of the Lung Screening Study, a randomized feasibility study of spiral CT versus chest X-ray screening for lung cancer. Lung Cancer, January 2005, roč. 47, čís. 1, s. 9–15. DOI:10.1016/j.lungcan.2004.06.007. PMID 15603850.
- ↑ Schiller JH, Vidaver RM, Novello S, Brahmer J, Monroe L. Living with a Diagnosis of Lung Cancer [online]. [National Lung Cancer Partnership], [cit. 2008-12-01]. Dostupné online.
- ↑ STRAND, TE, Rostad H, Damhuis RA, Norstein J Risk factors for 30-day mortality after resection of lung cancer and prediction of their magnitude. Thorax, June 2007, roč. 62, s. 991. DOI:10.1136/thx.2007.079145. PMID 17573442.
- ↑ EL-SHERIF, A, Gooding WE, Santos R et al. Outcomes of sublobar resection versus lobectomy for stage I non-small cell lung cancer: a 13-year analysis. Annals of Thoracic Surgery, August 2006, roč. 82, čís. 2, s. 408–415. DOI:10.1016/j.athoracsur.2006.02.029. PMID 16863738.
- ↑ FERNANDO, HC, Santos RS, Benfield JR et al. Lobar and sublobar resection with and without brachytherapy for small stage IA non-small cell lung cancer. Journal of Thoracic and Cardiovascular Surgery, February 2005, roč. 129, čís. 2, s. 261–267. DOI:10.1016/j.jtcvs.2004.09.025. PMID 15678034.
- ↑ Casali G, Walker WS. Video-assisted thoracic surgery lobectomy: can we afford it?. Eur J Cardiothorac Surg, March 2009, roč. 35, čís. 3, s. 423–8. DOI:10.1016/j.ejcts.2008.11.008. PMID 19136272.
- ↑ CLEGG, A, Scott DA, Hewitson P et al. Clinical and cost effectiveness of paclitaxel, docetaxel, gemcitabine, and vinorelbine in non-small cell lung cancer: a systematic review. Thorax, January 2002, roč. 57, čís. 1, s. 20–28. DOI:10.1136/thorax.57.1.20. PMID 11809985.
- ↑ MURRAY, N, Turrisi AT A review of first-line treatment for small-cell lung cancer. Journal of Thoracic Oncology, March 2006, roč. 1, čís. 3, s. 270–278. PMID 17409868.
- ↑ AZIM, HA, Ganti AK Treatment options for relapsed small-cell lung cancer. Anticancer drugs, March 2007, roč. 18, čís. 3, s. 255–261. DOI:10.1097/CAD.0b013e328011a547. PMID 17264756.
- ↑ MACCALLUM, C, Gillenwater HH Second-line treatment of small-cell lung cancer. Current Oncology Reports, July 2006, roč. 8, čís. 4, s. 258–264. DOI:10.1007/s11912-006-0030-8. PMID 17254525.
- ↑ Araujo AM, Mendez JC, Coelho AL, et al.. Phase II Study of Celecoxib with Cisplatin Plus Etoposide in Extensive-Stage Small Cell Lung Cancer. Cancer Invest., March 2009, roč. 27, s. 1. Dostupné online. DOI:10.1080/07357900802232756. PMID 19266367.
- ↑ WINTON, T, Livingston R, Johnson D, et al. Vinorelbine plus cisplatin vs. observation in resected non-small-cell lung cancer. New England Journal of Medicine, June 2005, roč. 352, čís. 25, s. 2589–2597. DOI:10.1056/NEJMoa043623. PMID 15972865.
- ↑ DOUILLARD, JY, Rosell R, De Lena M et al. Adjuvant vinorelbine plus cisplatin versus observation in patients with completely resected stage IB-IIIA non-small-cell lung cancer (Adjuvant Navelbine International Trialist Association [ANITA]): a randomised controlled trial. Lancet Oncology, September 2006, roč. 7, čís. 9, s. 719–727. DOI:10.1016/S1470-2045(06)70804-X. PMID 16945766.
- ↑ TSUBOI, M, Ohira T, Saji H et al. The present status of postoperative adjuvant chemotherapy for completely resected non-small cell lung cancer. Annals of Thoracic and Cardiovascular Surgery, April 2007, roč. 13, čís. 2, s. 73–77. Dostupné online [PDF]. PMID 17505412.
- ↑ HORN, L, Sandler AB, Putnam JB Jr, Johnson DH The rationale for adjuvant chemotherapy in stage I non-small cell lung cancer. Journal of Thoracic Oncology, May 2007, roč. 2, čís. 5, s. 377–383. DOI:10.1097/01.JTO.0000268669.64625.bb. PMID 17473651.
- ↑ WAKELEE, HA, Schiller JH, Gandara DR Current status of adjuvant chemotherapy for stage IB non-small-cell lung cancer: implications for the New Intergroup Trial. Clinical Lung Cancer, July 2006, roč. 8, čís. 1, s. 18–21. DOI:10.3816/CLC.2006.n.028. PMID 16870041.
- ↑ BMJ. Clinical evidence concise : the international resource of the best available evidence for effective health care.. London : BMJ Publishing Group, 2005-December. ISBN 1-905545-00-2. S. 486–488.
- ↑ ARRIAGADA, R, Goldstraw P, Le Chevalier T Oxford Textbook of Oncology. 2nd. vyd. [s.l.] : Oxford University Press, 2002. ISBN 0-19-262926-3. S. 2094.
- ↑ 92,0 92,1 SAUNDERS, M, Dische S, Barrett A et al. Continuous hyperfractionated accelerated radiotherapy (CHART) versus conventional radiotherapy in non-small-cell lung cancer: a randomised multicentre trial. Lancet, July 1997, roč. 350, čís. 9072, s. 161–165. DOI:10.1016/S0140-6736(97)06305-8. PMID 9250182.
- ↑ WAGNER, H. Radiation therapy in the management of limited small cell lung cancer: when, where, and how much?. Chest, January 1998, roč. 113, čís. Suppl. 1, s. 92S–100S. Dostupné online. DOI:10.1378/chest.113.1_Supplement.92S. PMID 9438697.
- ↑ Postoperative radiotherapy for non-small cell lung cancer. Cochrane database of systematic reviews (Online), 2005, čís. 2, s. CD002142. Dostupné online. DOI:10.1002/14651858.CD002142.pub2. PMID 15846628.
- ↑ LALLY, BE, Zelterman D, Colasanto JM et al. Postoperative Radiotherapy for Stage II or III Non–Small-Cell Lung Cancer Using the Surveillance, Epidemiology, and End Results Database. Journal of Clinical Oncology, July 2006, roč. 24, čís. 19, s. 2998–3006. Dostupné online. DOI:10.1200/JCO.2005.04.6110. PMID 16769986.
- ↑ RABEN, A, Mychalczak B Brachytherapy for non-small cell lung cancer and selected neoplasms of the chest. Chest, October 1997, roč. 112, čís. Suppl. 4, s. 276S–286S. Dostupné online. DOI:10.1378/chest.112.4_Supplement.276S. PMID 9337304.
- ↑ CELEBIOGLU, B, Gurkan OU, Erdogan S et al. High dose rate endobronchial brachytherapy effectively palliates symptoms due to inoperable lung cancer. Japanese Journal of Clinical Oncology, November 2002, roč. 32, čís. 11, s. 443–448. Dostupné online. DOI:10.1093/jjco/hyf102. PMID 12499415.
- ↑ NG, M, Chong J, Milner A et al. Tolerability of accelerated chest irradiation and impact on survival of prophylactic cranial irradiation in patients with limited-stage small cell lung cancer: review of a single institution's experience. Journal of Thoracic Oncology, June 2007, roč. 2, čís. 6, s. 506–513. DOI:10.1097/JTO.0b013e318060095b. PMID 17545845.
- ↑ SLOTMAN, B, Faivre-Finn C, Kramer G et al. Prophylactic cranial irradiation in extensive small-cell lung cancer. New England Journal of Medicine, August 2007, roč. 357, čís. 7, s. 664–672. Dostupné online. DOI:10.1056/NEJMoa071780. PMID 17699816.
- ↑ HOF, H, Muenter M, Oetzel D et al. Stereotactic single-dose radiotherapy (radiosurgery) of early stage nonsmall-cell lung cancer (NSCLC). Cancer, July 2007, roč. 110, čís. 1, s. 148–155. Dostupné online. DOI:10.1002/cncr.22763. PMID 17516437.
- ↑ SIMON, CJ, Dupuy DE, DiPetrillo TA et al. Pulmonary radiofrequency ablation: long-term safety and efficacy in 153 patients. Radiology, April 2007, roč. 243, čís. 1, s. 268–275. DOI:10.1148/radiol.2431060088. PMID 17392258.
- ↑ 102,0 102,1 BENCARDINO, K, Manzoni M, Delfanti S et al. Epidermal growth factor receptor tyrosine kinase inhibitors for the treatment of non-small-cell lung cancer: results and open issues. Internal and Emergency Medicine, March 2007, roč. 2, čís. 1, s. 3–12. DOI:10.1007/s11739-007-0002-5. PMID 17551677.
- ↑ FELD, R, Sridhar SS, Shepherd FA et al. Use of the epidermal growth factor receptor inhibitors gefitinib and erlotinib in the treatment of non-small cell lung cancer: a systematic review. Journal of Thoracic Oncology, May 2006, roč. 1, čís. 4, s. 367–376. DOI:10.1097/01243894-200605000-00018. PMID 17409886.
- ↑ SANDLER, A, Gray R, Perry M et al. Paclitaxel–carboplatin alone or with bevacizumab for non–small cell lung cancer. New England Journal of Medicine, December 2006, roč. 355, čís. 24, s. 2542–2550. DOI:10.1056/NEJMoa061884. PMID 17167137.
- ↑ EDELMAN, MJ. Novel cytotoxic agents for non-small cell lung cancer. Journal of Thoracic Oncology, September 2006, roč. 1, čís. 7, s. 752–755. PMID 17409954.
- ↑ DANESI, R, Pasqualetti G, Giovannetti E, Del Tacca M The role of pharmacogenetics in adjuvant treatment of non-small cell lung cancer. Journal of Thoracic Oncology, May 2007, roč. 2, čís. 5 Suppl., s. S27–S30. DOI:10.1097/01.JTO.0000268638.10332.07. PMID 17457227.
- ↑ BLACKHALL, FH, Shepherd FA Small cell lung cancer and targeted therapies. Current Opinion in Oncology, March 2007, roč. 19, čís. 2, s. 103–108. DOI:10.1097/CCO.0b013e328011bec3. PMID 17272981.
- ↑ LEE, JM, Mao JT, Krysan K, Dubinett SM Significance of cyclooxygenase-2 in prognosis, targeted therapy and chemoprevention of NSCLC. Future Oncology, April 2007, roč. 2, čís. 2, s. 149–153. DOI:10.2217/14796694.3.2.149. PMID 17381414.
- ↑ WHITEHEAD, CM, Earle KA, Fetter J et al. Exisulind-induced Apoptosis in a Non-Small Cell Lung Cancer Orthotopic Lung Tumor Model Augments Docetaxel Treatment and Contributes to Increased Survival. Molecular Cancer Therapeutics, 05/01/2003, roč. 2, čís. 5, s. 479–488. Dostupné online. PMID 12748310.
- ↑ SCAGLIOTTI, G. Proteasome inhibitors in lung cancer. Critical Reviews in Oncology/Haematology, June 2006, roč. 58, čís. 3, s. 177–189. DOI:10.1016/j.critrevonc.2005.12.001. PMID 16427303.
- ↑ DRAGNEV, KH, Petty WJ, Shah SJ et al. A proof-of-principle clinical trial of bexarotene in patients with non-small cell lung cancer. Clinical Cancer Research, March 2007, roč. 13, čís. 6, s. 1794–1800. DOI:10.1158/1078-0432.CCR-06-1836. PMID 17363535.
- ↑ READE, CA, Ganti AK EGFR targeted therapy in non-small cell lung cancer: potential role of cetuximab. Biologics, July 2009, roč. 3, s. 215–224. Dostupné online. PMID 19707410.
- ↑ ALBRIGHT, C, Garst J Vaccine therapy in non-small cell lung cancer. Current Oncology Reports, July 2007, roč. 9, čís. 4, s. 241–246. DOI:10.1007/s11912-007-0029-9. PMID 17588347.
- ↑ SUN, S, Schiller JH, Spinola M, Minna JD New molecularly targeted therapies for lung cancer. Journal of Clinical Investigation, October 2007, roč. 117, čís. 10, s. 2740–2750. Dostupné online. DOI:10.1172/JCI31809. PMID 17909619.
- ↑ Non-Small Cell Lung Cancer Treatment [online]. National Cancer Institute, [cit. 2008-11-22]. (PDQ for Health Professionals.) Dostupné online.
- ↑ -Small Cell Lung Cancer Treatment [online]. National Cancer Institute, [cit. 2008-11-22]. (PDQ for Health Professionals.) Dostupné online.
- ↑ MOUNTAIN, CF. Revisions in the international system for staging lung cancer. Chest, 1997, roč. 111, s. 1710–1717. Dostupné online [PDF]. DOI:10.1378/chest.111.6.1710. PMID 9187198.
- ↑ Cancer Statistics Review 1975-2002 - Search [online]. [cit. 2007-11-18]. (Surveillance Epidemiology and End Results (SEER).) Dostupné online.
- ↑ Commonly diagnosed cancers worldwide [online]. Cancer Research UK, [cit. 2008-01-11]. Dostupné online.
- ↑ Jemal, A., R.C. Tiwari, T. Murray, A. Ghafoor, A. Samuels, El. Ward, E.J. Feuer, and M.J. Thun, Cancer statistics, 2004. CA Cancer J Clin, 2004. 54(1): p.8-29.
- ↑ LUM, KL, Polansky JR, Jackler RK, Glantz SA Signed, sealed and delivered: "big tobacco" in Hollywood, 1927-1951. Tobacco Control, October 2008, roč. 17, čís. 5, s. 313–323. Dostupné online. DOI:10.1136/tc.2008.025445. PMID 18818225.
- ↑ PARENT, ME, Rousseau MC, Boffetta P et al. Exposure to diesel and gasoline engine emissions and the risk of lung cancer. American Journal of Epidemiology, January 2007, roč. 165, čís. 1, s. 53–62. DOI:10.1093/aje/kwj343. PMID 17062632.
- ↑ Gender in lung cancer and smoking research [PDF]. World Health Organization, [cit. 2007-05-26]. Dostupné online.
- ↑ LIU, BQ, Peto R, Chen ZM et al. Emerging tobacco hazards in China: 1. Retrospective proportional mortality study of one million deaths. British Medical Journal, 1998-11-21, roč. 317, čís. 7170, s. 1411–1422. Dostupné online. PMID 9822393.
- ↑ BEHERA, D, Balamugesh T Lung cancer in India. Indian Journal of Chest Diseases and Allied Sciences, 2004, roč. 46, čís. 4, s. 269–281. Dostupné online [PDF]. PMID 15515828.
- ↑ MOHR, SB, Garland CF, Gorham ED et al. Could ultraviolet B irradiance and vitamin D be associated with lower incidence rates of lung cancer?. Journal of Epidemiology and Community Health, 2008, roč. 62, čís. 1, s. 69–74. DOI:10.1136/jech.2006.052571. PMID 18079336.
- ↑ 127,0 127,1 CHEN, F, Bina WF, Cole P Declining incidence rate of lung adenocarcinoma in the United States. Chest, April 2007, roč. 131, čís. 4, s. 1000–1005. Dostupné online. DOI:10.1378/chest.06-1695. PMID 17426202.
- ↑ CHARLOUX, A, Quoix E, Wolkove N et al. The increasing incidence of lung adenocarcinoma: reality or artefact? A review of the epidemiology of lung adenocarcinoma. International Journal of Epidemiology, February 1997, roč. 26, čís. 1, s. 14–23. Dostupné online. DOI:10.1093/ije/26.1.14. PMID 9126499.
- ↑ MORGAGNI, Giovanni Battista. De sedibus et causis morborum per anatomen indagatis. [s.l.] : [s.n.], 1761. Dostupné online.
- ↑ BAYLE, Gaspard-Laurent. Recherches sur la phtisie pulmonaire. [s.l.] : [s.n.], 1810. (French)
- ↑ 131,0 131,1 WITSCHI, H. A short history of lung cancer. Toxicological Sciences, November 2001, roč. 64, čís. 1, s. 4–6. Dostupné online. DOI:10.1093/toxsci/64.1.4. PMID 11606795.
- ↑ Adler, I. Primary Malignant Growths of the Lungs and Bronchi. [s.l.] : Longmans, Green, and Company, 1912. , cited in Spiro SG, Silvestri GA. One hundred years of lung cancer. American Journal of Respiratory and Critical Care Medicine, 2005, roč. 172, čís. 5, s. 523–529. DOI:10.1164/rccm.200504-531OE. PMID 15961694.
- ↑ GRANNIS, FW. History of cigarette smoking and lung cancer [online]. smokinglungs.com, [cit. 2007-08-06]. Dostupné online.
- ↑ PROCTOR, R. The Nazi War on Cancer. [s.l.] : Princeton University Press, 2000. ISBN 0-691-00196-0. S. 173–246.
- ↑ DOLL, R, Hill AB Lung cancer and other causes of death in relation to smoking; a second report on the mortality of British doctors. British Medical Journal, November 1956, roč. 2, čís. 5001, s. 1071–1081. DOI:10.1136/bmj.2.5001.1071. PMID 13364389.
- ↑ US Department of Health Education and Welfare. Smoking and health: report of the advisory committee to the Surgeon General of the Public Health Service [PDF]. US Government Printing Office. Dostupné online.
- ↑ PIROZYNSKI, M. 100 years of Lung Cancer. Respiratory Medicine, December 2006, roč. 100, čís. 12, s. 2073–2084. DOI:10.1016/j.rmed.2006.09.002. PMID 17056245.
- ↑ GREAVES, M. Cancer: the Evolutionary Legacy. [s.l.] : Oxford University Press, 2000. ISBN 0-19-262835-6. S. 196–197.
- ↑ HORN, L, Johnson DH Evarts A. Graham and the first pneumonectomy for lung cancer. Journal of Clinical Oncology, July 2008, roč. 26, čís. 19, s. 3268–3275. Dostupné online. DOI:10.1200/JCO.2008.16.8260. PMID 18591561.
- ↑ EDWARDS, AT. Carcinoma of the bronchus. Thorax, 1946, roč. 1, čís. 1, s. 1–25. DOI:10.1136/thx.1.1.1.
- ↑ KABELA, M. [Experience with radical irradiation of bronchial cancer]. Ceskoslovenská Onkológia, 1956, roč. 3, čís. 2, s. 109–115. PMID 13383622. (German)
- ↑ LENNOX, SC, Flavell G, Pollock DJ et al. Results of resection for oat-cell carcinoma of the lung. Lancet, November 1968, roč. 2, čís. 7575, s. 925–927. DOI:10.1016/S0140-6736(68)91163-X. PMID 4176258.
- ↑ MILLER, AB, Fox W, Tall R Five-year follow-up of the Medical Research Council comparative trial of surgery and radiotherapy for the primary treatment of small-celled or oat-celled carcinoma of the bronchus. Lancet, September 1969, roč. 2, čís. 7619, s. 501–505. DOI:10.1016/S0140-6736(69)90212-8. PMID 4184834.
- ↑ COHEN, M, Creaven PJ, Fossieck BE Jr et al. Intensive chemotherapy of small cell bronchogenic carcinoma. Cancer Treatment Reports, 1977, roč. 61, čís. 3, s. 349–354. PMID 194691.
Související články
Externí odkazy
- Informační web Rakovinaplic.cz
- (anglicky) Detailed guide: Lung cancer - small cell American Cancer Society
- (anglicky) Detailed guide: Lung cancer - non-small cell American Cancer Society
- (anglicky) LungCancer.org — free resources and support services
- (anglicky) Lung cancer National Cancer Institute
- (anglicky) Tobacco smoke and involuntary smoking, summary of data reported and evaluation (2004) IARC
- (anglicky) Lung Cancer Articles & Information Stop smoking articles & information at National Institutes of Health
- (anglicky) Medical Encyclopedia WebMD: Lung Cancer Health Center
- (anglicky) Medical Encyclopedia MayoClinic: Lung cancer
|
| Náklady na energie a provoz naší encyklopedie prudce vzrostly. Potřebujeme vaši podporu... Kolik ?? To je na Vás. Náš FIO účet — 2500575897 / 2010 |
|---|
| Informace o článku.
Článek je převzat z Wikipedie, otevřené encyklopedie, do které přispívají dobrovolníci z celého světa. |



